Колектив вчених Інституту молекулярної біології і генетики на чолі з професором Любов’ю Лукаш створив нові комбіновані еквіваленти дерми для лікування тяжких опікових ран. Сьогодні ні в Україні, ні у світі немає такої біотехнології.
В її основі – застосування дермальних еквівалентів шкіри із включенням комплексу біологічно активних речовин, синтезованих стовбуровими клітинами в культурі, та лікарського препарату ізатізон у комбінації з рекомбінантним білком EMAP II. Усі закордонні еквіваленти шкіри, в яких використано клітинний компонент, надто дорогі (в межах 30-120 $ за один кв. см) і тому недоступні для більшості українців. За приблизними підрахунками, розроблені нашими науковцями еквіваленти дерми вдесятеро дешевші.
Отож проєкт має не лише наукове, але й соціальне значення.Нові дермальні покриття можна використовувати як при лікуванні масивних опіків, так й інших ускладнених і важко загоюваних уражень шкіри, зокрема, у хворих на цукровий діабет, а також для загоювання трофічних виразок та інфікованих ран.
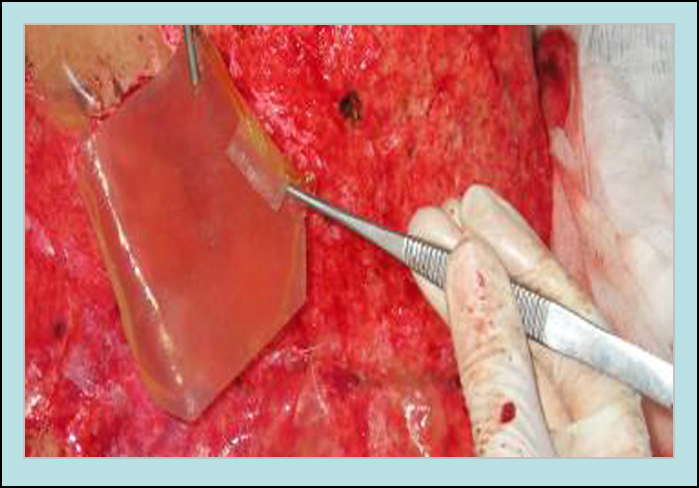
Ця робота вчених отримала підтримку Національного фонду досліджень України.Чому це мегаважливо? Якщо загальна площа опіку більша за 30-40% поверхні тіла, її не можна своєчасно закрити за допомогою фрагментів власної шкіри пацієнта, тобто шляхом аутотрансплантації. Для того, щоб тимчасово закрити поверхню рани і загоєння відбувалося ефективніше, використовують штучні замінники шкіри у вигляді гнучких плівок або м’яких мазеподібних покриттів, що включають клітини і різні препарати. Саме такі новітні покриття розробили і тепер вдосконалюють науковці відділу генетики людини ІМБГ.
За статистикою, лікарні в Україні щорічно приймають 50 тис. людей з опіковою хворобою, з них близько 6 тисяч – діти до трьох років. До речі, у 20-30 % випадків навіть власна шкіра пацієнта не приживлюється.
Проєкт має 16-річну передісторію і теж почався з порятунку дитини. Пам’ятаєте п’ятирічну героїню Настю Овчар, яка в 2005 році винесла з палаючої хати маленьку сестричку, але сама отримала страшні опіки? Вся країна, затамувавши подих, спостерігала, як Настю доставили у спеціалізовану клініку в Бостон (США), де провели аутотрансплантацію і врятували дівчинці життя.
У тому ж році інша дитина в українському селі – трирічний хлопчик – перекинула на себе відро з окропом і теж отримала тяжкі опіки. У хірургів-комбустіологів Київського центру термічної травми і пластичної хірургії, що в столичній міськлікарні № 2, зовсім не було тимчасових покриттів для опікових ран, тож вони звернулися до науковців ІМБГ з проханням допомогти врятувати дитину. Ризик був чималим. Але вчені наважилися, оскільки мали «в арсеналі» мезенхімальні стовбурові клітини (ці клітини здатні до диференціювання і регенерації тканин).

Любов Лукаш разом з групою науковців швидко приготували перші покриття зі стовбуровими клітинами. Їх разом з іншими засобами лікарі наносили на ранові поверхні після хірургічного видалення струпів. І це спрацювало! Досить швидко дермальний шар шкіри був готовий до проведення аутотрансплантації маленьких шматочків перфорованої шкіри хлопчика. Поступово всі рани загоїлись, навіть рубців не лишилося.
Відтак за спеціальним дозволом хірурги згаданого центру досліджували вплив розроблених нашими науковцями дермальних покриттів із стовбуровими клітинами на загоєння масивних опікових ран у дорослих важких пацієнтів. Для відновлення дерми використовують різноманітні замінники шкіри. Ранові покриття переважно містять диференційовані клітини шкіри – кератиноцити і фібробласти. Однак такі покриття надто дорогі. Еквівалентів шкіри, які задовольняли би всі вимоги клініцистів при лікуванні масивних опіків, досі не створено.
«Це спонукало нас до розробки дермальних покриттів нового покоління. Як носії для стовбурових клітин ми використовували натуральні колагенові і синтетичні поліакриламідні мембрани, – розповідає керівник проєкту, д.б.н. Любов Лукаш. – Мембрани спеціально адаптували для прикріплення, вирощування та перебування на них стовбурових клітин. Життєздатність клітин у таких умовах зберігалася на високому рівні протягом декількох діб після виготовлення біотехнологічного продукту. Слід відзначити, що від 2005 року, коли ми почали цю роботу, вона продовжувалась завдяки грантам НАН України».
При використанні розроблених в ІМБГ еквівалентів дерми результати були вражаючі: майже вдвічі скорочувалися терміни загоєння ран, не було жодного випадку відторгнення трансплантованої шкіри, всі пацієнти одужали. Хірурги-комбустіологи тоді сформулювали для науковців «соціальне замовлення» – створити такі ж ефективні ранові покриття, але без використання чужорідних клітин.
Як відомо, надлишкових власних клітин у пацієнтів дуже мало, і вирощувати їх надто довго. Отже, наші вчені придумали, як обійтися без клітин і при цьому забезпечити таку ж і навіть більшу ефективність загоєння ран.
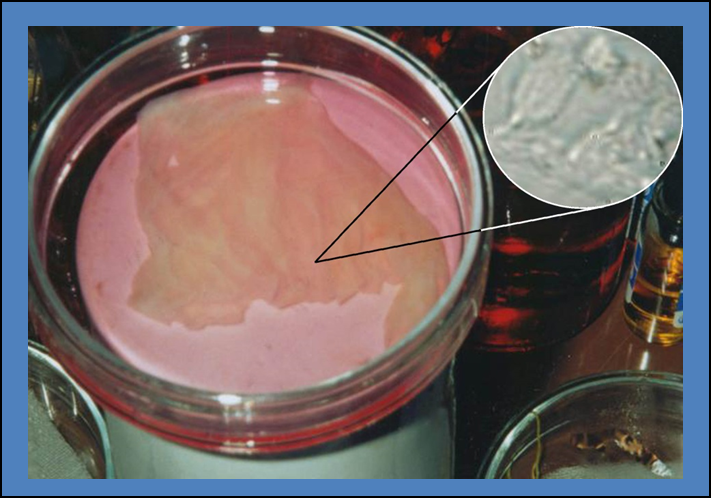
«Замість живих клітин ми спробували використовувати зразки культуральних середовищ, кондиційованих стовбуровими клітинами при вирощуванні в культурі, – пояснює Любов Лукаш. – При цьому клітини синтезували і виділяли в середовище ростові фактори й інші біологічно активні речовини. На модельних тваринах (миші, щури) було показано, що звільнене від клітин кондиційоване середовище виявилося навіть ефективнішим, ніж відповідні клітини оригінальної лінії 4ВL (4 blood line), отримані з периферійної крові здорового донора. Спостерігалось пришвидшення загоєння ран після аплікації гідрогеля з БКС порівняно з контролем».
Розроблені вченими ІМБГ еквіваленти дерми мають низку переваг:
- доступність вихідного матеріалу;
- можливість отримання середовища, кондиційованого стовбуровими клітинами in vitro, в необмеженій кількості;
- відсутність етичних проблем, пов’язаних з використанням самих клітин;
- можливість отримання нових установлених клітинних ліній від донорів та пацієнтів;
- створення банків клітинних матеріалів, що дозволяє скоротити час, необхідний для виготовлення дермальних ранових покриттів (традиційний підхід передбачає отримання аутологічних клітин від самого пацієнта, а це досить тривала процедура);
- можливість проводити швидке тестування вихідного матеріалу щодо вмісту вірусів, бактеріальної чи грибкової флори;
- можливість отримання ліофілізованих порошків, що містять комплекси біологічно активних речовин клітинного походження.
Уважний читач запитає: чому ж винахід вчених, який успішно було застосовано для лікування важких опіків у форс-мажорних випадках у 2005-2007 роках, не було введено в практику інших клінік відповідного профілю? Справа в тому, що змінилися законодавчі норми щодо трансплантації клітин, і використання лікувальних методик та препаратів без ґрунтовних доклінічних досліджень на тваринах опинилося поза законом.
Отож у нинішньому році науковці почали доклінічні дослідження на модельних тваринах (миші, щури), головна мета – визначити токсикологічні властивості та безпечність використання нових еквівалентів дерми.Відтак треба буде провести незалежну сертифікацію в акредитованій токсикологічній лабораторії для отримання дозволу на клінічні випробування, і лише після цього можна буде виготовляти нові еквіваленти дерми і передавати їх для проведення клінічних випробувань у відповідних медичних закладах.
